惊险刁钻的颅内动脉瘤出血破裂,“拆弹专家”保驾护航
记大院脑病六科王以舟教授团队成功一例救治血泡样动脉瘤患者
广东省中医院神经血管外科王以舟教授团队(大院脑病六科)近期处理一位年轻脑出血患者,最后确诊她是一位脑血泡样动脉瘤患者,经过重重难关,终于在跨学科合作下,成功挽救病人生命,让病人痊愈出院。
脑动脉瘤
是脑动脉壁因退化、损伤后在修补的过程中产生变形、突出!而后在日积月累的变化下形成类似气球般的变形,这个变形看起来像是血管上的肿瘤,所以称之为动脉瘤,当动脉瘤变形到一定程度,血管壁变薄,随时可能发生破裂出血,被喻为埋藏在脑部的“不定时炸弹”,是最危险的脑血管病之一。脑动脉瘤破裂后,血液会涌入一个名为“蛛网膜下腔”的脑组织间隙中,并可能发生一系列危及生命的并发症。例如短时间内造成颅内压急剧增高,引起脑疝。致死、致残非常普遍。脑动脉瘤破裂第一次出血死亡率达20%,如果发生第二次出血,死亡率将高达70%。但是如果及时处理,大部分医院都可以顺利治疗这类疾病。
血泡样动脉瘤
与一般动脉瘤又不同,它发生在血管侧壁上,不是血流冲击最厉害的地方,这反而提示病人血管可能有先天缺陷,才会发生血泡样动脉瘤。血泡样动脉瘤没有健康的血管壁,常常在破裂第一时间找不到动脉瘤位置,动脉瘤就只是在血管上稍微凸起,特别不明显,而且动脉瘤会在短时间内快速变大,破第二次第三次,治疗上很棘手,高风险!
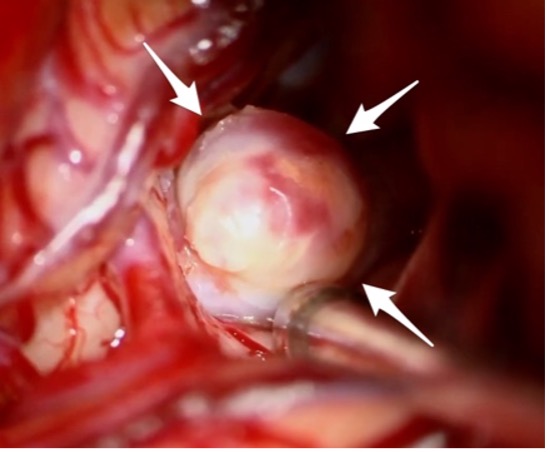
图1:普通破裂动脉瘤
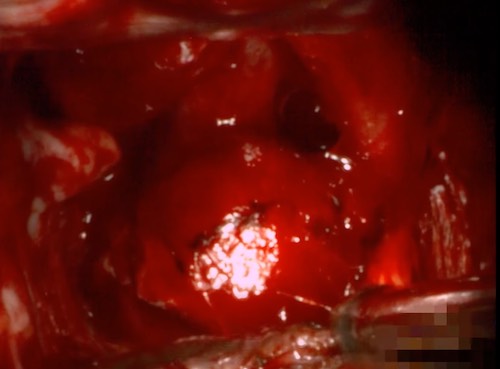
图2:鲜艳欲滴的血泡样动脉瘤,随时再破裂
发病与治疗过程
某日凌晨,外院转诊到大德路总院一名年轻女性,患者在家中突发剧烈头痛,随即昏迷,外院头颅CT提示广泛颅内蛛网膜下腔出血。脑病六科接到协作医院求助后,王以舟主任初步诊断为脑动脉瘤破裂出血。立即联系救护车争分夺秒转到广东省中医院急诊。来院后,专科医生立即查看病人,发现除意识昏迷外,病人已经发生了严重的神经源性肺水肿,通过气管插管接呼吸机维持呼吸,血中氧含量仅能勉强维持。神经源性肺水肿是蛛网膜下腔出血严重的并发症之一,致死率非常高,患者生命危在旦夕。经过科室教授及医师讨论后,拟定了抢救方案:立即将病人送至介入室行脑血管造影检查,明确动脉瘤诊断及情况后,即行同期介入栓塞动脉瘤,预防二次破裂出血。在处理完动脉瘤后,随即转送ICU抢救患者肺水肿情况,必要时行体外膜肺(ECMO)治疗。
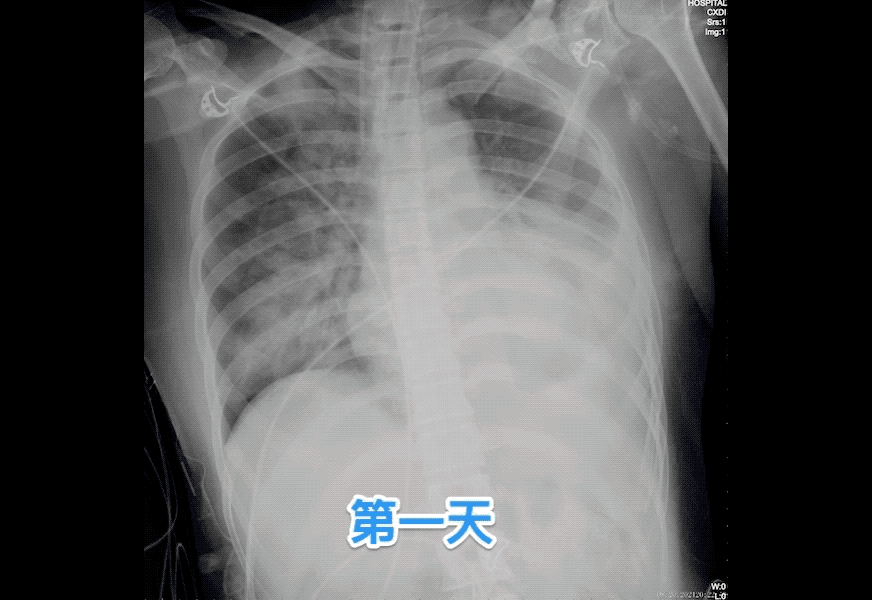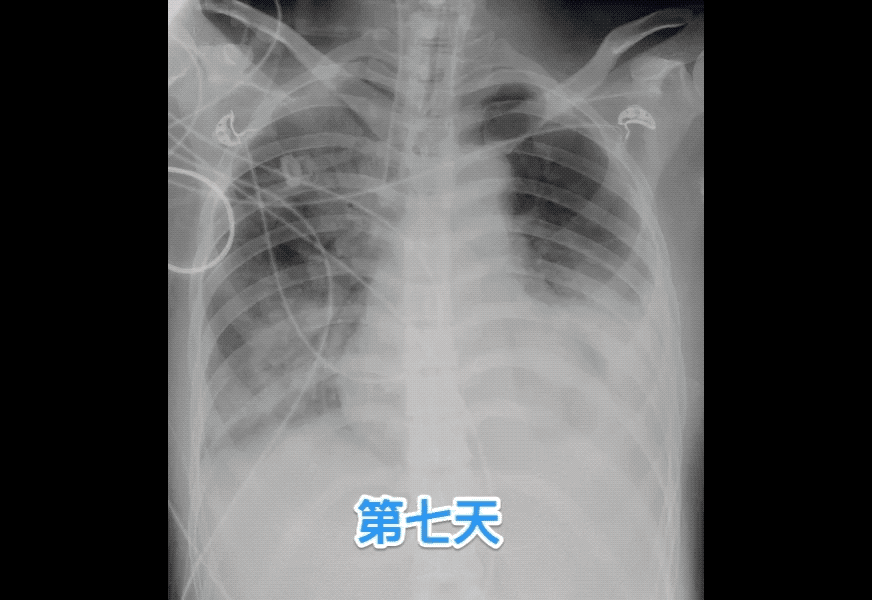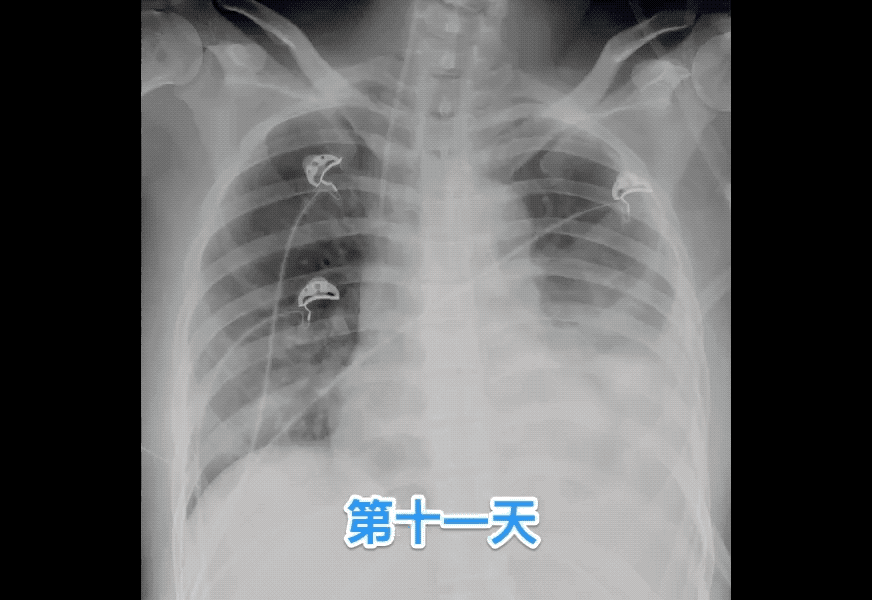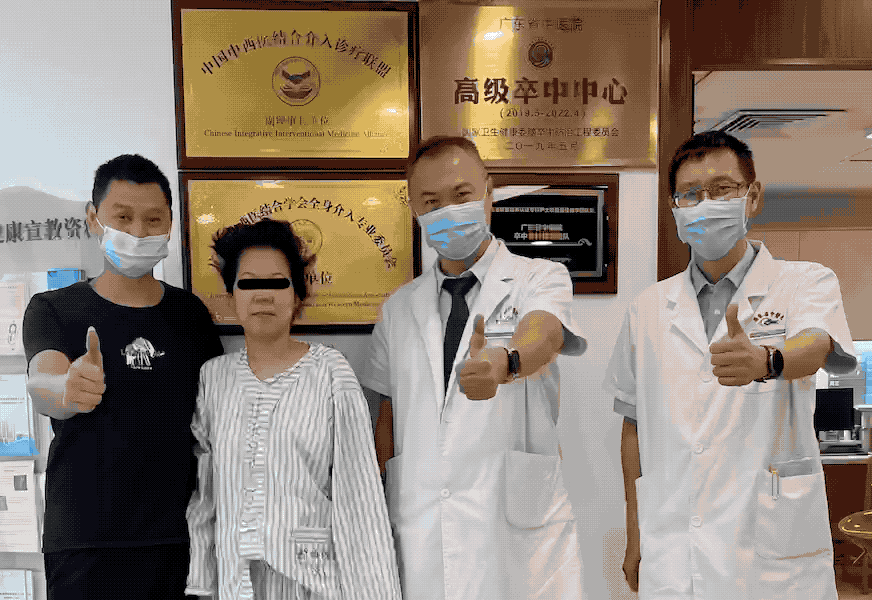
图三:神经性肺水肿
但是让人意外的是血管造影居然没有发现动脉瘤,只有右侧颈内动脉背侧稍微凸起,有血泡样动脉瘤的可能,在病因不明确下,治疗没办法开展,只能到重症监护室先处理肺水肿。而蛛网膜下腔出血的病因一直萦绕在众人心头,患者仍有再次出血的可能。果不其然,一周后,重症监护室夜班医生发现患者原本逐渐变清的脑脊液突然再次变红,立即复查头颅CT,果然患者再次发生了蛛网膜下腔出血。
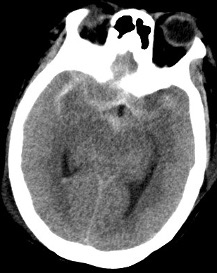
图四:复查头颅CT平扫提示再度蜘蛛膜下腔出血
王以舟主任当机立断,立即再次就行脑血管造影。在上次右侧颈内动脉背侧稍微凸起的位置,短时间内变幻为一个宽颈动脉瘤,证明它是极为凶险的血泡样动脉瘤,这种动脉瘤变化多端,在几周甚至几天之内,即可出现形态改变,破裂出血风险极高。
考虑患者肺水肿的情况刚有好转,身体仍比较虚弱,且到该动脉瘤的类型比较特殊,开颅夹闭手术需牺牲一部分颈内动脉;而介入栓塞手术创伤相对较小,辅以支架加固血管壁及封闭动脉瘤口,对于本病例的治疗具有相当优势。经综合分析和讨论后,王以舟主任决定为患者行多支架辅助动脉瘤栓塞术。在历时2个小时的手术后,成功封堵了动脉瘤囊并采用支架封闭了瘤口,加固了血管壁。术后在医护的精心救治下,患者安全转出重症监护病房,术后无任何后遗症,并自己步行出院。
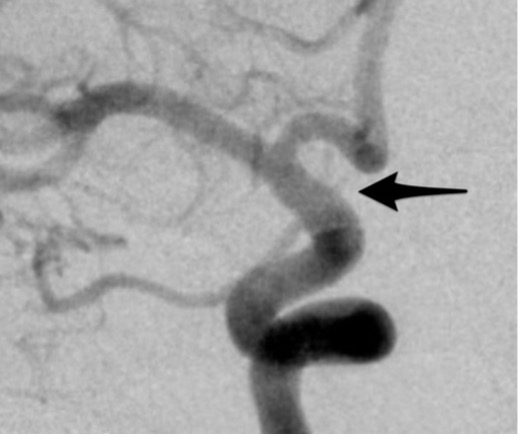
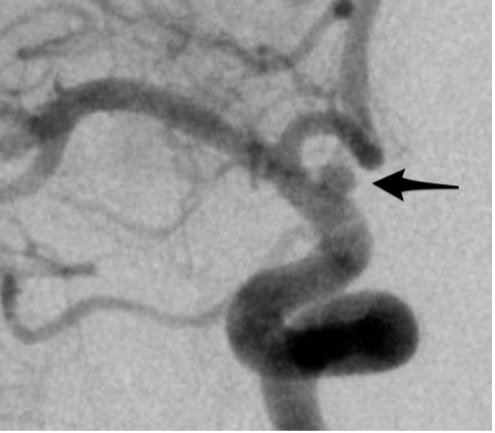
图五:上图是入院时的血管造影,下图是一周后再度出血时的血管造影,可以看到在箭头指示处有明显变化,这就是血泡样动脉瘤的特征。
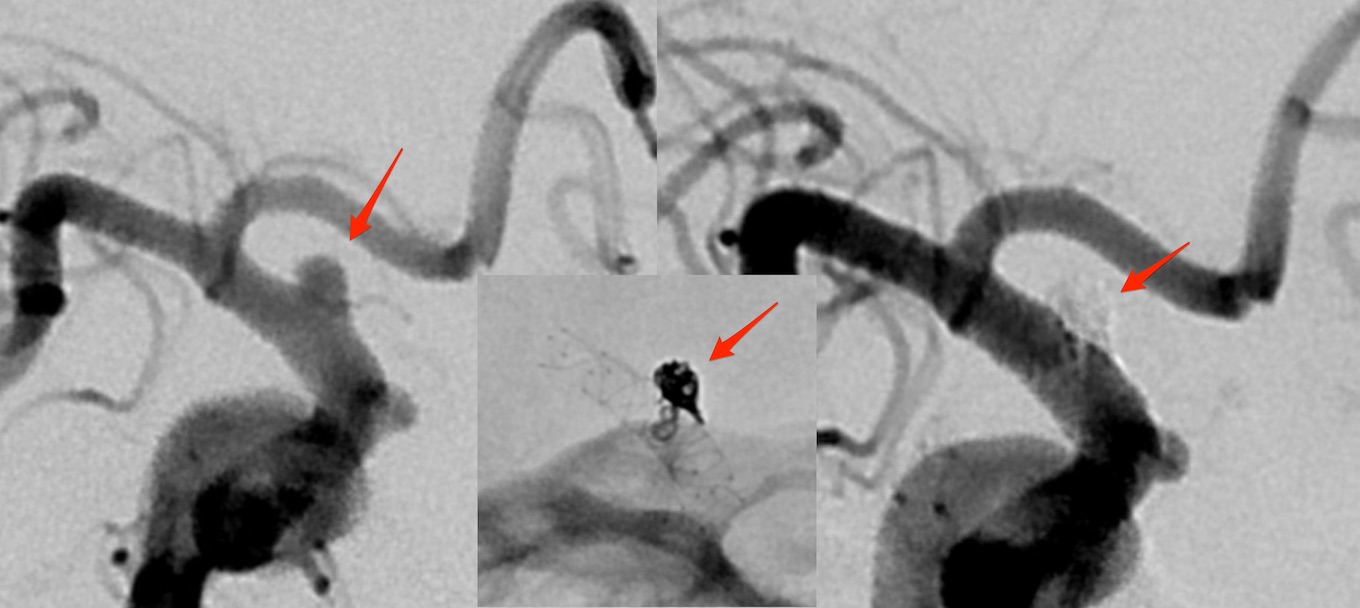
图六:左图是栓塞前影像,经过单支架辅助弹簧圈栓塞后,再度用第二个支架强化分流效果(中图),可以见到血流不再流入动脉瘤(右图)。

图七:病人复原良好,可以自己步行出院。
颅内动脉瘤相关知识科普
- 颅内动脉瘤的病因及筛查
- 动脉瘤形成至破裂出血的病因繁多,现今专家总结较多为动脉硬化所致:
- 一为先天性血管质量问题,一般发生在中老年病患者,中老年人血管质量会变差,血管硬化,加上抽烟喝酒更加促进这种情况出现
- 二为生活不规律,作息时间不规则,都会引起血管硬化。新冠状病毒肺炎疫情期间,大部分人蜗居家中,作息、饮食规律紊乱,又因电子设备进步及广泛使用,基本人人手机从不离身,运动量更加减少。
- 三为体质,例如强壮的职业运动员里纳尔迪,在家中进行训练也因动脉瘤破裂出血去世。
- 面对脑卒中危害的年轻化,广大群众岂能忽视自身健康状况。对于40岁以上的人群,每3-5年就应行一次头颅CTA或者核磁共振MRA检查,如果怀疑有动脉瘤,则应进一步行脑血管造影加以明确
- 直系亲属中有动脉瘤出血史则强烈建议筛查。40岁以上特别是患有高血压、糖尿病、动脉粥样硬化,有动脉瘤家族史及患有多囊肾的高危人群。每年至少要做一次头颅CTA和头颅MR检查,以便及时发现是否患有先天性脑动脉瘤等疾病。如果发现自己患有颅内动脉瘤,最好找有经验的神经外科医师进行咨询,评估出血风险,做出合理治疗选择或者随访。
- 颅内动脉瘤预防破裂和随访
- 一旦发现动脉瘤,应尽早就诊干预,还需注意:
- 患者注意休息,避免劳累,保持情绪稳定,避免情绪波动。培养良好作息习惯,保持良好心态,避免情绪太过激动或消极。大笑、剧烈咳嗽、用力排便等可能会增加颅内压力的情况。
- 控制饮食,低盐、低脂饮食。饮食上应该摄入一些营养丰富的易消化的食物,避免摄入辛辣刺激性的食物;多食富含纤维素的蔬菜水果。保持排便通畅,避免用力排便。必要时辅以必要的通便药物。
- 规律服药积极治疗高血压、高血脂、糖尿病、心脏病等原发基础疾病。高血压患者更应严密监测血压。如果血压波动较大时应及时到高血压门诊调整药物;建议控制血压的范围:有糖尿病的患者低于135/85mmhg,无糖尿病的患者低于140/90mmhg,大于70岁的患者低于150/90mmhg。如控制不佳,请及时到心内科门诊就诊。
- 严格戒烟戒酒。5.定期复查,一年复查一次,观察动脉瘤形态和大小有没有变化。所以,人到中年,建议重视个性化、深入细致的健康体检,不妨每年做个头颅CTA/MRA,及时了解脑血管的健康状况,排除脑血管的一些高危病变。
- 一旦发现动脉瘤,应尽早就诊干预,还需注意:
- 颅内动脉瘤破裂的识别和处理
- 未破裂动脉瘤:
- 小型微小型颅内动脉瘤通常无明显临床症状。
- 大型巨大型颅内动脉瘤可因占位效应出现神经症状。常见症状有头痛、头晕、眼睑下垂、视力、视野缺失、锥体束征、面部疼痛或麻木等。
- 破裂动脉瘤: 无论大型还是小型,动脉瘤一旦破裂,情况十分凶险。症状包括剧烈头痛、恶心呕吐、颈项强直、肢体瘫痪甚至昏迷不醒等。
- 动脉瘤破裂的常见症状:
- 爆炸性头痛:动脉瘤一旦破裂,其警告信号常被描述为“一生中最头痛的症状”“疼的想在地上打滚“。任何突发的头痛,不同于你以前的头痛,都需要尽快进行检查。
- 癫痫发作/意识丧失:这也是动脉瘤破裂引起蛛网膜下腔出血的一种急症,一般表现为四肢强制阵挛的大发作。
- 一侧眼睑下垂、视物重影:这是动脉瘤快速变大,压迫到动眼神经引起的,因为短时间内变大,破裂风险急剧升高。
- 脑血管外科医生需要根据患者具体情况制定开颅动脉瘤夹闭术或者血管介入栓塞术。严重动脉瘤出血是临床危重症,要在重症监护室进行严密的监护,随时准备抢救。严重的蛛网膜下腔出血,可以引发一系列严重的神经内分泌改变,导致肺水肿,呼吸衰竭,要及时使用呼吸机甚至是体外膜肺(ECMO)救治。要严密观察患者的神志变化、脑脊液情况,发现异常改变要及时进行CT等检查,及时予以止血引流减压等处理,避免脑疝乃至脑死亡的严重后果。
- 未破裂动脉瘤:
广东省中医院大德路总院脑病六科介绍
2018年初我院从中国台湾的林口长庚医院引进著名神经外科专家王以舟教授,担任脑病中心神经外科团队负责人,并由其牵头于2018年4月成立广东省中医院脑病六科。现作为广东省中医院脑病中心重要成员,是“十三五”国家中医药管理局重点专科建设单位。目前科室开放床位35张,医护人员总数25人;医师有10人,其中高级职称3人,中级5人,初级职称2人。
王以舟教授在脑血管病、神经介入、神经外科领域有突出贡献,在医院、脑病大科领导的大力支持下,王以舟教授把神经介入、神经血管显微外科作为科室的发展方向。目前脑病六科已经逐步建成辐射华南地区、省内知名的脑血管病中心及神经外科专科。
神经介入方面,脑病六科能开展所有脑血管病介入治疗,颅内外动脉狭窄支架成形术、颅内动脉瘤栓塞术、脑动脉闭塞机械取栓术、头颈部动静脉畸形(瘘)栓塞术等神经介入治疗,手术年例数超过600台。同时突破创新,使用冠脉药物涂药球囊取代支架,治疗颅内动脉狭窄,目前我科以开展该技术超过140例,疗效确切,并获得2020年广东省中医院医疗成功二等奖。广东省中医院卒中中心是广东省唯一的“中国卒中中心培训基地”,脑病六科做为卒中中心的核心科室,承担卒中绿色通道工作,救治区域辐射珠三角地区。脑病六科目前开展工作技术成熟、疗效明显,得到了广大患者及业内同行的认可,同时培养了众多国内脑血管病介入治疗人才。
神经血管外科方面,王以舟主任来自中国台湾长庚医院,是知名的神经外科中心,在西医领域领导群伦。广东省中医院拥有全国中医系统唯一的复合手术室,强强结合,能开展高难度脑(脊髓)血管畸形手术、颅内外动脉搭桥术、颅内动脉瘤夹闭术、颅内肿瘤切除术,疗效位于广东省前列。王以舟主任在中国台湾也有丰富的神经脊柱手术经验,上千例成功案例也位于国内前列。
广东省中医院重症医学科介绍
广东省中医院重症医学科(ICU)成立于1998年,是全国中医院中最早建立的大型综合型ICU,目前是国家区域中医医疗中心(急危重症方向),国家卫健委临床重点专科,国家中医药管理局“十二五”重点专科及重症医学协作组总牵头单位,广东省临床重点专科,《中医医院重症医学科建设与管理指南》唯一起草单位,《急性心肌梗死中西医结合诊疗指南》制定牵头单位,中国中西医结合学会重症医学专业委员会主任委员单位、中国医师协会中西医结合医师分会心脏介入专业委员会主任委员单位。中西医结合内科学博士点和硕士点。设置大德路总院、芳村医院、大学城医院、珠海医院4个综合性ICU,1个重症医学重点研究室(广州市心肌梗死中医药防治重点实验室)。共有专科床位68张,医护人员共178人,是集医疗、教学和科研于一体的中西医结合重症医学中心。
重症医学科广东省中医院重症医学科以心肺重症作为主攻方向,专科能全天候收治急危重症包括脓毒症及多器官功能障碍综合征、呼吸衰竭、重度颅脑损伤;蛛网蟆下腔出血;脑动脉瘤破裂;冠心病;急性心肌梗死;心源性休克;主动脉夹层心脏瓣膜病;先天性心脏病;多脏器损伤;急性重症胰腺炎;急性中毒(重度);急性肾功能衰竭;急性肝功能衰竭等急危重症。年救治脓毒症、多器官功能障碍综合征(MODS)、急性呼吸窘迫综合征(ARDS)、各类休克等危重患者超过2500人次。专科尤其在急性心肌梗死介入治疗中处于全国中医系统领先地位,在全国中医院中率先开通急性心肌梗死“绿色通道”,曾为104 岁急性心肌梗死患者成功植入心脏支架,随访6年健康良好,创医学的世界纪录。
近5年主持课题63项,其中国家自然科学基金12项,省部级17项,牵头全国多中心临床研究6项,发表论文104篇,其中SCI论文40篇,获省部级和全国一级学会科学技术成果奖17项,其中2016年获得广东省科学技术进步二等奖、中国中西医结合学会科技进步一等奖,2018年荣获中医药国际贡献奖-科技进步二等奖。成功出版《胸痹心痛与冠心病介入》、《邓铁涛论治冠心病》、《中西医结合救治危重症60例精解与评析》、《脓毒症肠功能障碍中西医诊疗研究》、《专病专科中医古今证治通览丛书——心肌梗死》、《心肌梗死中医药循证研究》和《中西医结合心脏研究方法学》等专著,其中《胸痹心痛与冠心病介入》和《邓铁涛论治冠心病》均获中华中医药学会学术著作奖。2010年主办首届全国中医院冠心病介入论坛,2014年牵头发布《急性心肌梗死中西医结合诊疗专家共识》,2015年牵头成立全国心肌梗死中医药防治联盟,2018年牵头发布《急性心肌梗死中西医结合诊疗指南》,2019年指南英文版发布,推动中医药走向国际。